Acidente Vascular Cerebral (ou Encefálico)
O AVC é uma das principais causas de incapacidade e morte, sendo responsável por 11% do total de mortes no mundo (2ª maior causa). Uma em cada 4 pessoas terá um AVC ao longo da vida e em torno de 90% dos casos poderiam ser evitados.
AVC é o que os mais antigos chamavam de “derrame cerebral”. Ele ocorre quando o fluxo de sangue para o cérebro é interrompido, seja por um coágulo ou pelo rompimento de um vaso sanguíneo. Isso causa a morte das células cerebrais que leva ao surgimento de um déficit neurológico súbito.
Tempo é fundamental no reconhecimento dos sinais de alerta do AVC para que o paciente possa ter acesso a um rápido tratamento de urgência em centro especializado, o que diminui as chances de sequelas e o risco de morte.
Tipos principais de AVC: isquêmico e hemorrágico.
- Isquêmico: 62,4%
- Hemorrágico: 27,9%
- Hemorragia subaracnóidea: 9.7%
Os sintomas podem variar bastante conforme a área do cérebro afetada! Porém existem sinais de alerta e esses sintomas aparecem de forma SÚBITA:
- Fraqueza de um lado do corpo: braço, perna, face
- Formigamento ou perda de sensibilidade em um lado do corpo: braço, perna, face
- Alteração da fala / Dificuldade de compreensão do que lhe é dito / “Confusão”
- Descoordenação / Perda do equilíbrio / Tontura
- Visão dupla
- Dificuldade de deglutição / Engasgos
- Dor de cabeça súbita e intensa, sem causa aparente, acompanhada de náusea e vômitos.
- Redução do estado mental
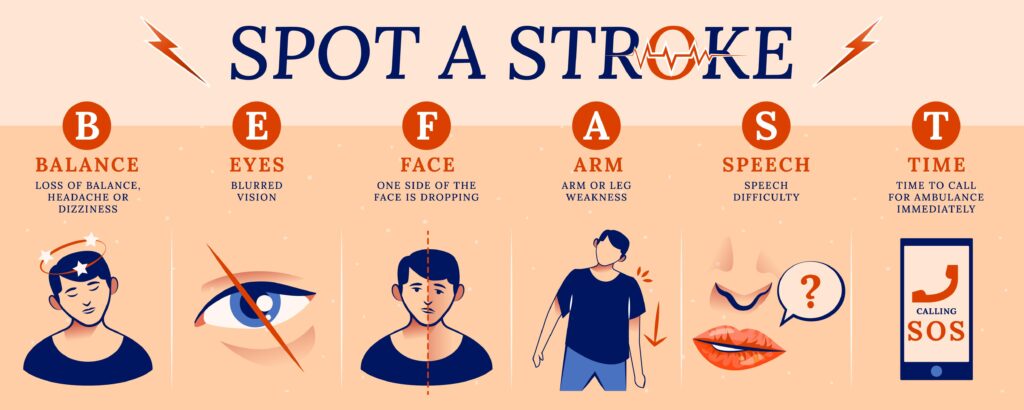
Ao sentir qualquer destes sintomas, ligue para o SAMU (192) ou procure imediatamente o pronto
socorro mais próximo!
>> AVC Isquêmico:
Ocorre devido a obstrução de uma artéria que fornece sangue ao cérebro, impedindo que o oxigênio e os nutrientes cheguem às células cerebrais. Esse bloqueio pode ser embólico (coágulo vindo de lugar distante) ou trombótico (trombo formado na própria artéria).
Os maiores fatores de risco para se ter um AVC são:
- Hipertensão Arterial Sistêmica (Pressão Alta)
- Idade avançada
- Doença vascular prévia
- Doenças do Coração (Arritmias / Chagas / Infarto / Doença das válvulas)
- Tabagismo
- Diabetes Mellitus
- Obesidade / Colesterol e triglicérides alto (leva a formação de placas nas paredes das artérias, reduzindo o fluxo de sangue)
- Sedentarismo (aumenta por si só o risco de doença vascular)
- Consumo excessivo de álcool
- Uso de drogas ilícitas como cocaína e crack (é capaz de gerar lesão arterial e picos hipertensivos)
- Depressão / Estresse
** Todo déficit neurológico focal de início súbito deve ser encarado como um AVC e o atendimento deve ser o mais rápido possível! Tempo é cérebro, pois o tempo para tratamento do AVC é limitado!

É essencial que após avaliação neurológica seja realizado um exame de imagem, de preferência a tomografia de crânio para descartar sangramentos (nas primeiras horas, ela não mostrará o AVC isquêmico!) e se o paciente for candidato, será iniciada a terapia trombolítica – anticoagulante endovenoso (tenta dissolver o coágulo que parou o fluxo sanguíneo). Esse tratamento já se provou benéfico na redução das sequelas do AVC.
Em alguns casos, pode também ser realizada a trombectomia (cateterismo cerebral) que tenta desobstruir a circulação cerebral.
Após os primeiros cuidados, será necessária internação hospitalar para observação neurológica e investigação etiológica do AVCi: sabermos o que levou o paciente a ter esse evento isquêmico e para orientar o tratamento e a prevenção de novos episódios.
A investigação dependerá de cada caso e da história detalhada de cada paciente porém os exames mais importantes e que sempre devem estar presentes são:
- Exames laboratoriais
- Eletrocardiograma: ritmo cardíaco
- Ecocardiograma: estrutura e função do coração
- Ultrassom doppler das artérias carótidas e vertebrais // Angiotomografia ou angiorressonância: fluxo das artérias que levam o sangue até o cérebro, fluxo sanguíneo cerebral e anormalidades vasculares
- ** A depender do caso e conforme a investigação se segue, pode ser que haja necessidade de outros exames para complementação, principalmente em pacientes jovens e sem nenhum fator de risco associado.

O tratamento do AVC na fase crônica irá depender da sua etiologia (o motivo que causou o AVC) podendo ser necessário o uso de medicações contínuas para prevenção secundária de um novo evento e até mesmo realização de cirurgias em casos selecionados.
Precisa-se também de acompanhamento rigoroso para controle adequado dos fatores de risco citados acima, pois eles podem aumentar o risco de um novo AVC. Também é ideal a mudança do estilo de vida com uma alimentação equilibrada, prática regular de atividades físicas, cessamento do tabagismo, redução do consumo excessivo de álcool e do uso de drogas ilícitas.

Faz-se também necessária a reabilitação multidisciplinar com fisioterapia, fonoaudiologia e terapeuta ocupacional devendo ser iniciada o quanto antes pois quanto mais precoce ela for iniciada, maior será a reabilitação do paciente e menores serão suas sequelas. Ela ajudará o paciente a recuperar a função perdida e a aprender novas formas de realizar suas atividades, porém ela pode levar semanas ou meses, sendo um processo contínuo.
Muitos pacientes (e eventualmente até seus familiares) também necessitarão de suporte psicológico pois o AVC pode afetar significativamente a qualidade de vida da pessoa acometida e sua capacidade de realizar as atividades do dia a dia levando a quadros de depressão e irritabilidade. O apoio emocional contínuo de familiares e amigos se faz mais do que necessário nesse momento.
> AIT – Ataque isquêmico transitório
É um déficit neurológico focal transitório, totalmente revertido em até 24 horas do início dos sintomas! Caso seja realizada a Ressonância Magnética, foi um evento que não deixou nenhuma lesão cerebral, não fez infarto!
É um evento que precede o AVCi em 9-25% dos pacientes, tendo os mesmos fatores de risco que o AVC isquêmico. Sua investigação etiológica é semelhante a do evento isquêmico em si, assim como seu tratamento.
>> AVC Hemorrágico
Ocorre devido ao rompimento de um vaso sanguíneo no cérebro, comprimindo as células cerebrais e elevando a pressão intracraniana. Pode ser intraparenquimatoso (dentro do cérebro) ou subaracnóideo (onde corre o líquor).
> Intraparenquimatoso
AVCh hipertensivo
É o mais comum. É causado por hipertensão crônica que gera lesão das pequenas artérias que levam a fragilidade capilar e até a formação de pequenos aneurismas que podem se romper durante um pico hipertensivo. Costumam acometer mais certos locais do cérebro como putâmen, tálamo, cerebelo e ponte.
. Hemorragia lobar
Ocorre normalmente na região subcortical de pacientes com idade mais avançada e costumeiramente é secundário a angiopatia amilóide: rotura de pequenos vasos subcorticais cujas paredes estão infiltradas por depósitos amilóides (o mesmo que cuasa demência!).
Secundárias
- Intoxicação por cocaína
- Sangramento tumoral
- Rotura de alguma má formação vascular
- Distúrbio de hemostasia
- Secundária a medicação anticoagulante…
O diagnóstico é feito pela tomografia de crânio que mostrará imediatamente a área do sangramento. A investigação dessas etiologias é importante para determinar o tratamento adequado e prevenir futuros episódios.
O tratamento é, acima de tudo, suporte intensivo. Além do controle da pressão arterial e eventual redução da pressão intracraniana. Pode ser necessária intervenção cirúrgica para drenagem do hematoma ou colocação de DVE (derivação ventricular externa) – controle da pressão de dentro da cabeça.
> Hemorragia Subaracnóide (HSA)
Espontânea:
Ruptura de um aneurisma (dilatação anormal de uma artéria do cérebro) ou pela rotura de uma malformação arteriovenosa. Ocorre na área entre o cérebro e a membrana que o reveste (as meninges).
O sangue em volta do cérebro causa uma meningite química e um edema cerebral que podem levar ao que chamamos de vasoespasmo (redução do calibre de uma artéria com consequente redução de seu fluxo sanguíneo, podendo ocorrer isquemia do local a ser irrigado por esse vaso e causar déficits neurológicos focais – como um AVC isquêmico secundário).
Outra complicação comum é o ressangramento deste aneurisma ou até mesmo uma hidrocefalia que surge devido a dificuldade da drenagem do líquor pela quantidade de sangue no local (um entupimento!). Essa hidrocefalia pode ainda levar a hipertensão intracraniana e eventual necessidade de DVE.
O diagnóstico normalmente é feito pelos sintomas de cefaleia súbita de forte intensidade que costuma vir acompanhada de náusea, vômitos e síncope, além de eventual rigidez de nuca. Pode evoluir para rebaixamento do nível de consciência e convulsão.
Cerca de 95% dos sangramentos são confirmados pela tomografia de crânio, porém nos casos em que a tomografia de crânio é normal e há forte suspeita, o exame liquórico se faz necessário para avaliar se há sangue naquele local. Confirmada a HSA, é realizado a angiografia que evidenciará ou não a presença de aneurisma ou malformação arteriovenosa.
Seu tratamento é de suporte, além de controle imediato da pressão arterial para evitar ressangramento, medicações que reduzem a ocorrência de vasoespasmo e alívio da dor. A avaliação do neurocirurgião também é de extrema importância pois decidirá se é necessário uma intervenção no aneurisma/malformação para evitar ressangramento e se é necessária a colocação de DVE caso haja hidrocefalia.
Secundário
- Traumático
- Distúrbios de coagulação
- Uso de drogas ilícitas como cocaína
>> Pós AVC
. Sequelas motoras, sensitivas, de linguagem…
. Dor:
Frequentemente desenvolvem síndromes dolorosas. Cerca de 1-12% dos pacientes desenvolvem dores crônicas do local acometido pelo AVC sendo o tratamento realizado para dor neuropática não muito satisfatório.
Podemos avaliar a presença de dor, mesmo em pacientes que perderam a habilidade de se comunicar verbalmente, observando sinais indiretos:
- agitação
- gemência
- contração muscular
- face de dor
- aumento da frequência cardíaca
- aumento da pressão arterial.
É importante investigar a causa dessa dor e realizar o tratamento para melhorar a qualidade de vida do paciente.
. Espasticidade:
Enrijecimento do membro que melhora com reabilitação e relaxantes musculares, e, em casos extremos, aplicação de toxina botulínica
. Delirium:
Estado de confusão mental agudo que oscila entre períodos de sonolência e agitação excessiva (por vezes até agressivo). Ele pode significar qualquer coisa!!
- dor
- infecção
- alteração metabólica
- desidratação..
- ** Sendo muitas vezes necessária a investigação para tratamento adequado do mesmo.
. Fadiga
. Incontinência urinária
. Disfunção sexual
. Depressão / Ansiedade
. Epilepsia:
Pode ser tardia e costuma necessitar de fármacos antiepilépticos
. Distúrbios do sono
>> Muitas vezes é necessário o cuidado e acompanhamento psicológico de toda a família devido ao luto precoce (paciente pode não retornar a ser o que ele era) e a dificuldade de se adaptar a novas mudanças e ao aumento da demanda com preocupações sociais, financeiras e de cuidados. É importante que o acompanhante saiba todos os fatores de risco e já haja estratégia de autocuidado para prevenção!!
Fontes: